甲状腺机能亢进
甲状腺机能亢进,简称甲亢,是指甲状腺腺体本身产生甲状腺激素过多而引起的甲状腺毒症,其病因主要是弥漫性毒性甲状腺肿(Graves病)、多结节性毒性甲状腺肿和甲状腺自主高功能腺瘤(Plummer病),其共同特征为甲状腺激素分泌增加而导致的高代谢和交感神经系统兴奋性增加,病因不同者各有其不同的临床表现。值的注意的是,甲亢的概念与甲状腺毒症是不一样的,甲状腺毒症是指组织暴露于过量的甲状腺激素而引起的特殊的代谢变化和组织功能的病理生理改变。可以粗略地讲,甲状腺毒症是一个结果,而甲亢只是导致这个结果的其中一个病因而已。二者并不等同。多数甲亢起病缓慢,亦有急性发病,发病率约为31/10万,女性多见,男女之比约为1∶4~6 。
病因和发病机理
本病的病因和发病机理至今尚未完全阐明,有两种学说:
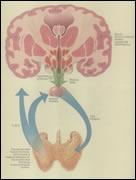
①垂体促甲状腺激素分泌过多学说,认为本病是垂体促甲状腺激素分泌过多所致,但通过测定患者血液中促甲状腺激素偏低、促甲状腺激素释放兴奋试验无反应、垂体切除仍可发生甲亢等事实否定了这一传统学说。
②免疫学说认为甲亢是一种自身免疫性疾病,近代研究证明:本病是在遗传的基础上,因感染、精神创伤等应激因素而诱发,属于抑制性T淋巴细胞功能缺陷所致的一种器官特异性自身免疫病,与自身免疫性甲状腺炎等同属自身免疫性甲状腺疾病。曾有204例本病患者的调查表明,60%的患者有家族素质倾向。 人体的免疫系统包括细胞免疫和体液免疫,正是由于这些免疫系统的存在,才能保护机体不受自然界各种因素的损害。自身免疫是指机体对自身组织成分或细菌抗原失去免疫耐受性,导致免疫效应细胞或自身抗体的产生,并造成自身损害的过程。自身免疫在许多情况下是生理性的,除了防御自然界的损害外,还有机体内部的监视功能,能保护正常组织细胞,清除衰老和突变的细胞,当自身免疫反应超过了生理限度或持续时间过长,造成自身组织的损伤和功能障碍而导致疾病时,则称为自身免疫性疾病。此种病变有的属全身的,有的则仅涉及某些器官,而甲亢则属于后者——器官特异性自身免疫病。
最为常见的诱发因素
甲亢病的诱发与自身免疫、遗传和环境等因素有密切关系,其中以自身免疫因素最为重要。遗憾的是,甲状腺自身免疫的发生,发展过程迄今尚不清楚,因而很难找到预防的方法。
遗传因素也很重要,但遗传的背景和遗传的方式也未被阐明,故也很难从遗传方面进行预防。
环境因素主要包括各种诱发甲亢发病的因素,例如创伤、精神刺激、感染等,虽然不少甲亢的诱发主要与自身免疫,遗传因素有关,但发不发病却和环境因素有密切关系 。如遇到诱发因素就发病,而避免诱发因素就不发病。由此可见,部分甲亢病人的发病有可能在避免诱发因素的条件下得到预防。
分类
- 甲状腺性甲亢,又分为:毒性弥漫性甲状腺肿(Graves病);毒性多结节性甲状腺肿;自主性高功能甲状腺结节;甲状腺癌(滤泡性甲状腺癌);新生儿甲亢;碘甲亢;
- 垂体性甲亢,又分为:垂体瘤(TSH瘤)致甲亢;非垂体瘤致甲亢(垂体型TH抵抗症);
- 伴肿瘤甲亢,又分为:绒毛膜上皮癌伴甲亢;葡萄胎伴甲亢;肺癌、消化系(胃、结肠、胰)癌等伴甲亢;
- 卵巢甲状腺肿伴甲亢
- 甲状腺炎性甲亢,又分为: 亚急性甲状腺炎;桥本甲状腺炎;放射性甲状腺炎;
- 药源性甲亢
临床表现
(一)甲状腺毒症表现
- 高代谢综合征:甲状腺激素分泌增多导致交感神经兴奋性增高和新陈代谢加速,患者常有疲乏无力、怕热多汗、皮肤潮湿、多食善饥、体重显著下降等。
- 精神神经系统:多言好动、紧张焦虑、焦躁易怒、失眠不安、思想不集中、记忆力减退,手和眼睑震颤。
- 心血管系统:心悸气短、心动过速、第一心音亢进。收缩压升高、舒张压降低,脉压增大。合并甲状腺毒症心脏病时,出现心动过速、心律失常、心脏增大和心力衰竭。以心房颤动等房性心律失常多见,偶见房室传导阻滞。
- 消化系统:稀便、排便次数增加。重者可以有肝大、肝功能异常,偶有黄疸。
- 肌肉骨骼系统:主要是甲状腺毒症性周期性瘫痪(thyrotoxic periodic paralysis,TPP)。TPP在20~40岁亚洲男性好发,发病诱因包括剧烈运动、高碳水化合物饮食、注射胰岛素等,病变主要累及下肢,有低钾血症。TPP病程呈自限性,甲亢控制后可以自愈。少数患者发生甲亢性肌病,肌无力多累及近心端的肩胛和骨盆带肌群。
- 造血系统:循环血淋巴细胞比例增加,单核细胞增加,但是白细胞总数减低。可以伴发血小板减少性紫癜。
- 生殖系统:女性月经减少或闭经。男性阳痿,偶有乳腺增生(男性乳腺发育)。
(二)甲状腺肿:大多数患者有程度不等的甲状腺肿大。甲状腺肿为弥漫性、对称性,质地不等,无压痛。甲状腺上下极可触及震颤,闻及血管杂音。少数病例甲状腺可以不肿大。
(三)眼征:并不是所有甲亢病人都会出现眼征。弥漫性毒性甲状腺肿的眼部表现分为两类:一类为单纯性突眼,病因与甲状腺毒症所致的交感神经兴奋性增高有关;另一类为浸润性眼征,发生在Graves眼病(近年来称为Graves眶病,Graves orbitopathy),病因与眶周组织的自身免疫炎症反应有关。单纯性突眼包括下述表现:①轻度突眼:突眼度19~20mm;②Stellwag征:瞬目减少,炯炯发亮;③上睑挛缩,睑裂增宽;④von Graefe征:双眼向下看时,由于上眼睑不能随眼球下落,显现白色巩膜;⑤Joffroy征:眼球向上看时,前额皮肤不能皱起;匿)Mobius征:双眼看近物时,眼球辐辏不良。
并发症
甲状腺机能亢进如果没有妥善治疗,长期控制,严重者可能造成许多合并症:
- 心脏衰竭:长期不治疗,心跳持续快速,最后会导致心房纤维颤动,引起心脏衰竭。
- 肌肉病变:甲状腺机能亢进,因为代谢快,能量消耗快,可能引起肌肉萎缩,造成肌肉无力,尤其是近端肌肉(例如大腿、上臂)。
- 骨质疏松:因为甲状腺机能亢进,会增加骨骼的代谢,所以长期下来会引起骨质疏松。小孩如果甲状腺机能亢进不治疗会造成X腿(膝盖无法承受重量会相撞)。
- 皮肤病变:皮肤粗糙,没有弹性,特别是脚的皮肤。
- 眼睛病变:眼求突出,眼皮盖不紧,可能引起角膜受伤,视力受损。或者因为眼球肌肉肿大压迫视神经,造成视力减退。
诊断
如以血糖定义糖尿病一样,甲亢也是以血中甲状腺激素(TH)水平定义的,血中TH水平增高、高代谢症候群、甲状腺肿大(甲肿)、突眼、胫前粘液水肿、甲状腺病肢端征、高甲状腺自身抗体等是甲亢的典型表现,但它们可以单独出现或相继出现,因而使临床表现形形色色,产生许多非典型或特殊类型甲亢,带来许多诊断与鉴别诊断问题。一般根据临床表现、实验室检查可作出诊断。
实验室检查
- TH检测:TH(甲状腺素)根据血TH水平除可区别正常、甲亢、甲减外,结合临床尚可区分甲状腺功能正常性甲亢(euthyroid Graves diseasc)、T4甲亢、T3甲亢,以及甲状腺病态综合征(Thyroid sick syndrome)与FT4和或FT3综合征。
- TSH检测:TSH(促甲状腺激素)可有效地区别正常、甲亢、甲减,有时TH没有变化而S-TSH已有升高(亚临床甲减)、降低(亚临床甲亢),是群体调研的筛选检查项目。
- 自身抗体:TRAb检测尚未普及,现多行甲状腺球蛋白抗体(TGAb)、甲状腺微粒体抗体(TMAb)或甲状腺过氧化物酶抗体(TPO-Ab)检测。自身免疫性甲状腺疾病多为阳性,且随病情缓解而阴转。
上述三类检查构成了目前临床甲状腺功能检查的主体,但形态学上检查尚需影象学检查和病理活检。
影象学检查
临床上使用最多的是无创性B型超声检查以及甲状腺放射性同位素(131碘或99m锝)成象(ECT扫描),它可判断甲状腺大小、形态、结构、血供情况,有无结节及结节大小、数量、性质。由于B超的普遍应用使许多临床体检不能发现的结节(0.3cm)均可发现。根据需要临床可以选用,但不宜作常规检测,以免加重患者经济负担。
如果怀疑有恶变可能,可以细针穿刺以行病理活检。
治疗
发现以上症状应及时到医院就诊,西医治疗甲亢有三种方法:药物治疗、手术切除和同位素治疗。服用抗甲状腺药物是主要的治疗手段,但一定要在医生的指导下选用抗甲状腺药物,并按照医生的要求定期到医院检查,以便确定和调整用药的剂量,一般应当坚持服药一年半到两年,患者不要自己随意减少剂量或停药,以免疾病复发。手术治疗和同位素治疗应根据患者的实际状况由医生决定。
抗甲状腺药物
药物治疗是基础,但是单纯药物治疗的治愈率仅有50%左右,复发率高达50%~60%。抗甲状腺药物依作用可分成:
- 抑制TH(甲状腺素)合成的药物;
- 抑制TH释放的药物;
- 降低外周血中TH作用的药物。
最常用的是甲状腺过氧化物酶(TPO)抑制剂,有硫脲类的丙基硫氧嘧啶(PTU),咪唑类的甲巯咪唑(MMI、他巴唑)和卡比马唑(CMZ、甲亢平)。以抗甲状腺药物作为主药治疗,现多主张用药1年半、2年或更长。
外科治疗
甲亢外科治疗适应症、禁忌症的掌握、手术时机的选择、甲状腺切除量的多少常引起争论。随着近代手术技术的提高和麻醉学进步,手术引起甲状腺危象、甲状旁腺误切或喉返神经损伤已很少见。目前仍存在甲状腺保留量多,甲亢易再发;保留量少,易致亚临床或临床甲减和结节增生。术后应用L-T4补充治疗可预防甲亢复发和治疗甲减与结节性甲肿。
- 适应证:①中、重度甲亢,长期服药无效,或停药复发,或不能坚持服药者;②甲状腺肿大显著,有压迫症状;③胸骨后甲状腺肿;④多结节性甲状腺肿伴甲亢。手术治疗的治愈率95%左右,复发率为0.6%~9.8%。
- 禁忌证:①伴严重Graves眼病;②合并较重心脏、肝、肾疾病,不能耐受手术;③妊娠初3个月和第6个月以后。
- 手术方式:通常为甲状腺次全切除术,两侧各留下2~3g甲状腺组织。主要并发症是手术损伤导致甲状旁腺功能减退症和喉返神经损伤,有经验的医生操作时发生率为2%,普通医院条件下的发生率达到10%左右。
同位素碘治疗
放射性碘治疗在美国是甲亢的首选治疗方法,其主要副作用是治疗后早期或后期出现甲减。放射性碘治疗对妊娠妇女绝对禁忌,也不宜用于哺乳期妇女;对儿童甲亢因疑虑增多放射性血液病相对禁忌外,现适应症有扩大,甚至有人主张轻、中度甲亢不经抗甲状腺药物控制即应用131碘治疗。L-T4(左旋甲状腺素)对早期或后期出现的甲减能有效治疗。
预防
由于甲状腺功能亢进的病因尚未完全清楚,可能跟免疫有关,所以也无从谈起预防本病发作。关键是早发现,早治疗。
中医认识甲状腺机能亢进(甲亢)
中医将本病归于“瘿瘤”范畴,其发病原因首先在于患者素体阴亏,肾阴不足,水不涵木,肝阴失敛。在此基础上,复遭情志失调,精神创伤。《诸病源候论?瘿候》说:“瘿者,由忧恚气结所生”。说明中医早就认识到情绪和精神因素对甲亢发生的影响。情志抑郁,肝失疏泄,气郁化火,若原来体质就肝肾阴亏,则更易炼液成痰,壅滞经络,结于项下而成瘿。
中医认为,由于七情不遂,肝气郁结,气郁化火,上攻于头,故甲亢患者急躁易怒,面红目赤,口苦咽干,头晕目眩;肝郁化火,灼伤胃阴,胃火炽盛,故消谷善饥;脾气虚弱,运化无权,则消瘦乏力;肝郁气滞,影响冲脉,故月经不调,经少,经闭;肾阴不足,相火妄动,则男子遗精、阳痿;肾阴不足,水不涵木,则肝阳上亢,手舌震颤;心肾阴虚,则心慌、心悸,失眠多梦,多汗;阴虚内热,则怕热,舌质红,脉细数。患者素体阴虚,遇有气郁,则易化火,灼伤阴血。总之,患者气郁化火,炼液为痰,痰气交阻于颈前,则发于瘿肿;痰气凝聚于目,则眼球突出。
素体,是指与生俱来,或幼时因某种原因而引起的体质。如先天遗传缺陷,或(后天)幼时曾患重病,未能及时调治,导致脏腑受到难以改变的功能缺陷,从而形成一种长久的体质,中医叫“素体”。素体的表现,可分为阴虚型体质、阳虚型体质、气虚型体质等。
甲亢病位在颈部,临床上呈现的颈肿、怕热汗出、心悸心烦、消谷善饥、性急易怒、指舌颤动、形体消瘦等症状,是一个多脏腑受病、多病机并存的复杂的病理过程,中医治疗上常通过疏肝理气、清肝泻火、健脾化痰、滋阴降火、滋补肝肾、宁心安神、祛痰散结、活血通络、驱除邪毒等多种方法、多个环节,借以达到调整人体内环境失调的病理状态。有人综合国内有关资料,结合现代科技总结出中医治疗甲亢的机制为:(1)调整机体的免疫功能。(2)调节神经与体液系统的功能活动。(3)抑制能量代谢。(4)抑制甲状腺素的分泌。
甲状腺功能亢进的发病原因主要是免疫失常和神经精神因素所导至的一种多系统综合症,从中医的理论来说,甲亢的发病与情志和体质有直接的关系(也可以说与肝、肾、心、脾有直接的关系),中医所说的情志因素是指:突然受到剧烈的精神创伤或长期思想忧郁,精神压抑、七情不遂而导致肝郁气滞,气郁化火,火随气窜,上攻于头,所以患者表现出急躁易怒、面红耳赤、口苦咽干、头晕、眼花等症状;倘若肝火旺盛灼伤胃阴,胃火积盛则消谷善饥,所以患者有饭量增高大便次数增多的现象;脾为后天之本,如果脾气虚弱,四肢肌肉便得不到充足的营养,就会表现出消瘦、乏力;肝与肾同源,肝阴亏损肾阴就不足,所以导致男同志遗精甚至阳痿;如果长期忧虑则伤心,心肾阴虚、神失内守,就会有心悸、心慌、失眠多梦等症状;体质因素是指素体阴虚,特别是女同志,因为处在发育、妊娠、哺乳期的女性体质较虚弱,一旦有气郁,就容易化火,肝火亢盛则灼伤阴血,这样就容易至病。
甲亢病,根据我们多年的临床经验,以及对甲状腺疾病更深层次的研究,具体掌握了甲状腺疾病的诱发病因病理。
甲亢病的诱发与精神因素关系最为密切,情感不舒,肝气郁滞,肝郁脾虚,或肝郁化火均可凝聚为疾。凝结于眼部则目突;肝火旺盛则性情急躁、易怒;火盛则耗气伤阴;横逆脾胃则胃火亢盛;心阴虚则怕热、心悸;下及肾阴、后期会出现肾阴不足等症状。
甲亢病的诱发与自身免疫、遗传和环境等因素有密切关系,其中以自身免疫因素最为重要。遗憾的是,甲状腺自身免疫的发生,发展过程迄今尚不清楚,因而很难找到预防的方法。遗传因素也很重要,但遗传的背景和遗传的方式也未被阐明,故也很难从遗传方面进行预防。
环境因素主要包括各种诱发甲亢发病的因素,例如创伤、精神刺激、感染等,虽然不少甲亢的诱发主要与自身免疫,遗传因素有关,但发不发病却和环境因素有密切关系 。如遇到诱发因素就发病,而避免诱发因素就不发病。由此可见,部分甲亢病人的发病有可能在避免诱发因素的条件下得到预防。
在甲亢调养过程中,患者的饮食尤其重要。因为甲亢病人由于代谢亢进,营养物质需求明显增加,如果营养补充不足,消瘦会更为明显,甚至出现类似晚期癌症的症状,因此,饮食是否得当十分重要。
患者饮食应从以下几个方面加以注意:每日进食的热量,男性至少2400千卡,女性至少2000千卡。多吃高蛋白食物,年轻患者还需多吃脂肪类食物,多吃含维生素丰富的水果、蔬菜、少吃辛辣事物、如辣椒、葱、姜、蒜等。少吃含碘多的食品,如海带、海虾、海鱼等。尽量不吸烟,不引酒,少喝浓茶,咖啡,患者特别注意心理情绪及精神生活水平自我调节,保持心情舒畅、精神愉快、情绪稳定,避免受风感冒,劳累过度,高度发烧。
参看
- 治疗甲状腺功能亢进(甲亢)的药品列表
- 治疗甲状腺功能亢进(甲亢)的药品列表
- 《内分泌学》- 甲状腺功能亢进症
- 《默克家庭诊疗手册》- 甲状腺功能亢进症
- 甲状腺素
- 促甲状腺素
- 促甲状腺素释放激素
- 甲状腺高功能腺瘤
- 结节性甲状腺肿
- 甲状腺危象
参考文献
- 《实用内科学》陈灏珠、林果为主编
- 《西氏内科学》第22版
- 《内科学》人民卫生出版社第七版医学教材.陆再英、钟南山主编