妇产科学/子宫下段式剖宫产术
此手术需先剪开子宫膀胱腹膜反折,推下膀胱暴露子宫下段后,才能切开宫壁取婴,故操作上较复杂。由于切口位于子宫的被动段(下段),前面还覆有膀胱,因而愈合多较好,在再孕分娩时破裂的发生率较体部剖宫产术低,加上术时出血、对腹腔脏器的骚扰及感染的扩散机会均较少等,故决定剖宫取胎时,应尽可能采用此手术方式。
一、手术步骤
(一)腹壁切口 自脐下4~5cm处起,切至耻骨联合上缘,长约10~12cm。亦有取下腹部弧形切口者。
(二)切开子宫膀胱反折腹膜 进腹腔后,提起子宫膀胱腹膜,于腹膜反折下方1~2cm处作一长约12cm的弧形切口(图214)。
切开反折腹膜后,先向上游离至反折处,便于最后缝合(图215),然后沿膀胱宫颈间疏松结缔组织平面,用手指将膀胱轻轻向下剥离约4~5cm(图216、217),再向两侧游离至近子宫侧缘处,显暴子宫下段。
(三)切开子宫下段 牵开膀胱,在距反折切开处下方2~3cm处,先作一长约3cm横切口(图218、219)。临产时间越长,子宫下段肌壁越薄,有时仅厚2~3mm。用刀缓缓切开(注意勿损伤胎儿),至显露胎膜时破膜并吸尽羊水。用绷带剪向两边延伸,使成一长约12cm弯度向上的弧形切口(图220、221)。也可伸入手指顺纤维方向轻轻分开至接近子宫下段侧缘处(图222),如认为开口不够大,可在两端弧形向上剪开扩大之。切勿向两侧直线剪开,以免损伤大血管(图223)。
(四)胎儿娩出 伸手入宫腔,将儿头枕部转朝上,然后将儿头向上提,另一手在腹外自宫底向下推压,儿头多可顺利娩出(图224、225)。取胎儿时,可暂移去拉钩,以利操作。
儿头娩出有困难时,可试用产钳的一叶将其娩出(图226),必要时用双叶夹取,置入方法同产钳术(图227)。
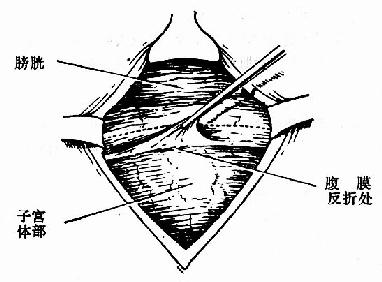
图214 提起反折腹膜,沿虚线切开
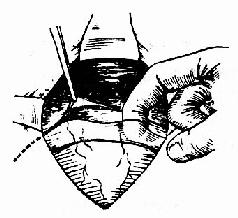
图215 切开腹膜向上游离至反折处,便于最后缝合
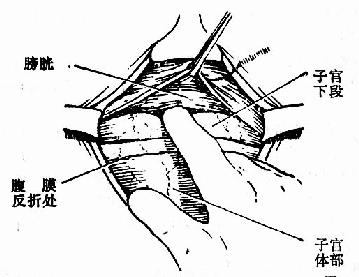
图216 游离膀胱

图217 分离膀胱的矢状剖面图
如儿手同时露于切口,应设法推开,以免增加儿头娩出时的困难。
如因估计不足,切口不够大,致儿头娩出有困难时,可速在原切口上缘正中作纵行切开,以扩大切口(图224)。切忌强行牵拉,以免造成裂伤,万一撕破宫旁大血管,可造成不易控制的大出血,应注意预防。
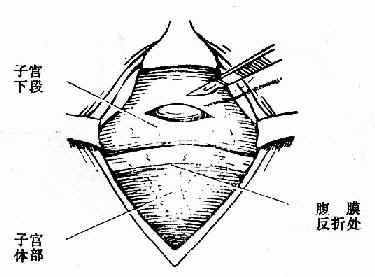
图218 先作一小切口,刺破胎膜
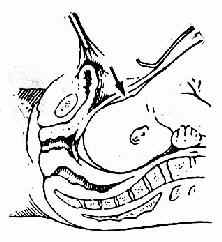
图219 子宫下段切开部位示意图
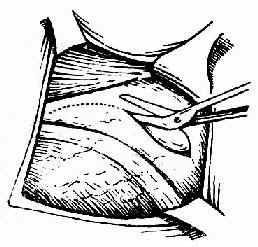
图220 向左侧延长切口

图221弧形切开,避免损伤两旁大血管
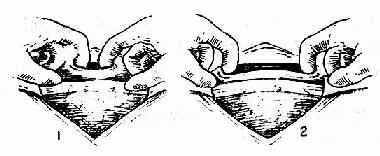
图222
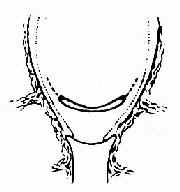
图223扩大伤口示意
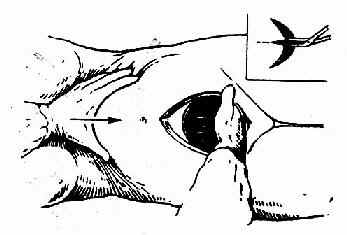
图224 一手伸入宫腔带儿头,另一手在宫底按压帮助娩出。右上角插图为必要时扩大切口方法
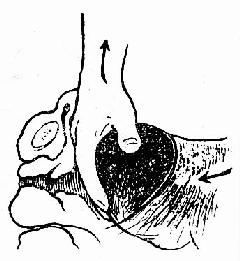
图225 用手托带儿头
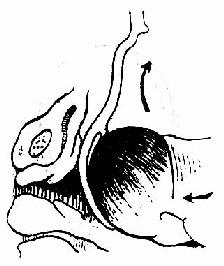
图226 用产钳的一叶带出儿头
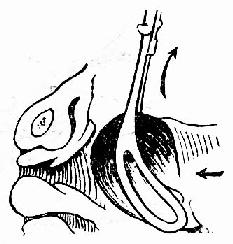
图227 产钳夹取儿头
牵出儿头时,切勿慌张而操之过急。如用产钳,必须轻轻置入,缓缓牵出。遇儿头深入盆腔,取出发生困难时,可由台下助手戴消毒手套自阴道内向上推顶儿头。
儿头娩出后,可先清除其口内粘液,使呼吸道通畅,随即慢慢牵出儿体,然后用手取出胎盘胎膜。宫腔内用干净纱布擦试1~2遍。遇胎膜早破者可先用碘酒纱布宫腔内擦试。再用75%酒精纱布擦试一遍,对预防术中污染有一定帮助。宫壁注射麦角新碱及催产素10~20U。切口可用环钳夹住止血,同时用以牵引,便于缝合(图228)。
(五)缝合 子宫切口用1号铬制肠线作2层缝合。里层作间断或连续缝合,不穿过内膜,外层作连续缝合,最后连续缝合子宫膀胱反折腹膜(图229、230)。
检查无出血,清除盆腔内积液、积血,清点纱布无识后,关闭腹腔。

图228 环钳夹子宫切口两缘,间断缝合切口里层
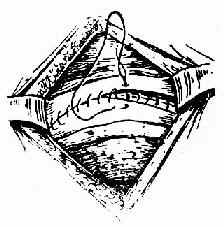
图229 连续缝合切口外层
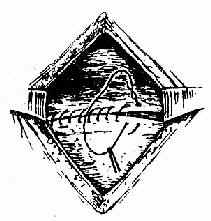
图230 缝合腹膜反折