胆囊穿孔
胆囊穿孔是胆囊疾病的严重并发症。必须紧急处理。
病因
胆囊穿孔的因素和胆囊本身的病变有关,如胆囊结石、胆囊癌均可导致胆囊的可膨胀性降低,胆囊穿孔最常见是结石局部受压或嵌顿,胆压增高,致胆囊壁血管血栓形成,导致管壁坏死穿孔;其次为胆道及其周围的病变,如胆总管结石、蛔虫等可导致胆囊压力急剧增高,导致胆囊动脉血供减少, 从而加重胆囊壁的缺血坏死引发穿孔。老年人更加容易并发胆囊穿孔,原因可能如下:①老年患者免疫功能低下,急性重症胆囊炎的发病机率增高;②高龄患者胆囊疾病多年病史,使胆囊呈慢性炎性改变,胆囊壁肥厚、纤维化,胆汁淤滞,胆囊压力增高,胆囊功能减弱或消失,且高龄患者常有血管硬化,胆囊动脉为终末动脉,发生急性胆囊炎症时容易造成栓塞,引起胆囊血运障碍,胆囊壁坏死穿孔。
病理生理
胆囊穿孔后可形成3种结局: ①急性穿孔形成胆汁性腹膜炎。②亚急性穿孔形成胆囊周围脓肿。③慢性穿孔形成胆囊内瘘致肝内脓肿形成。从解剖的角度分析,因胆囊床部胆囊无腹膜覆盖,且与肝脏之间充满疏松的结蹄组织,当胆囊穿孔后, 由于腹膜的防御,脓液易在胆囊床形成脓肿,如未及时治疗,可向肝内侵蚀形成脓肿,甚至穿破肝内胆管形成瘘。
临床表现
胆囊穿孔最突出的特征是腹痛,尤其是右上腹疼痛,腹肌紧张,压痛、反跳痛明显,典型的腹膜刺激征。发热,部分患者可以黄疸。病情严重者可出现休克,脉搏细速,血压下降。
诊断
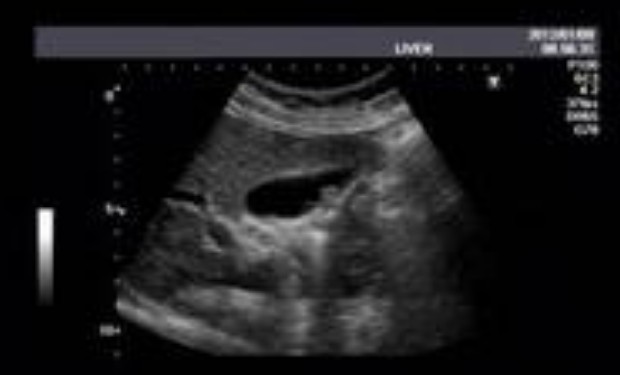
根据病史、症状、体征和B超检查,多数病人在术前可以明确诊断。但胆囊癌、胆囊腺肌病则需病理检查方能确诊。而胆囊内瘘则要靠术中的仔细探查才可以发现。胆道急性穿孔的诊断根据腹膜刺激征及B超发现胆囊壁的连续性中断,胆囊周围出现液性暗区,腹腔穿刺穿出胆汁样液体,诊断即可明确。对胆囊穿孔要进行多角度、多体位、全面的B型超声检查,基本能发现胆囊穿孔部位。即使B超未探及胆囊壁连续性中断,若在胆囊炎的基础上如有明确的胆囊周围积液,应考虑胆囊穿孔。因此必须重视B 超检查,以提高早期诊断率。胆囊慢性穿孔病人腹膜刺激征等临床表现亦不甚明显,可通过B 超声像图显示胆囊窝有一复合性囊性肿块向上蔓延侵入肝脏以及超声“孔眼征”来诊断。血白细胞升高,老年人、免疫力低下患者则可不升高,不应据此而认为没有感染。
治疗
胆囊穿孔的病人,以手术治疗为主,但具体还要根据情况做决定。对于急性穿孔者,应在积极进行术前准备后急诊手术,原则上应选择创伤小而有效的术式。
对于年迈体差、并发症严重,尤其并存有其他系统的疾病时,应首选胆囊造瘘、腹腔冲洗引流,以挽救病人的生命并防止术中误伤胆管和血管。
如病人全身情况和局部状况均较好,则应争取行根治性手术,如腹腔镜胆囊切除术、胆总管切开探查、T管引流术。
除病人症状较重外,如胆囊周围积脓发热、药物不能控制,胆囊亚急性穿孔可先行非手术治疗,待周围组织炎症消退后,再行胆囊切除,胆囊周围积脓引流术较为安全。
非手术治疗包括补液、抗感染(抗革兰阴性杆菌为主,以氨基糖苷类、头孢菌素等抗菌药物为主)、升血压(多巴胺、多巴酚丁胺等)、解痉止痛、消炎利胆等对症支持治疗。
参看
参考文献
- 《外科学》人民卫生出版社第七版医学教材.吴在德、吴肇汉主编
- 胆囊穿孔的诊治体会.当代医学2008年12月第14卷第23期总第154期
- 胆囊穿孔24例临床分析.河南外科学杂志2007年3月第12卷第3期